病原微生物与传染性疾病 微生物之传染与免疫
一、传染与传染病
病原微生物(pathogenic microorganism)或称病原体(pathogen):寄生于生物体(包括人)机体并引起疾病的微生物。据统计,已知的人类病原体有1709种(2000年)。
疾病(disease):生物体在一定条件下,由体内或体外致病因素引起的一系列复杂且有特征性的病理状态,即称疾病。
按病因来分,疾病可分为:

传染(infection):又称感染或侵染,是指外源或内源性病原体突破其宿主的三道免疫“防线”(指机械防御、非特异性免疫和特异性免疫)后,在宿主的特定部位定植、生长繁殖或(和)产生酶及毒素,从而引起一系列病理生理的过程。
感染的建立,首先需有病原体的接触。它们具有侵袭宿主机体,在其中生长繁殖和产生毒性物质等能力。感染不是疾病的同义词,大多数的感染为亚临床的、不明显的、不产生任何显著的症状与体征。有些病原体在最初感染后,潜伏影响可持续多年。病原体亦可与宿主建立起共生关系。由有生命力的病原体引起的疾病称为传染病(infectious disease,communicable disease contagious disease),与由其它致病因素引起的疾病在本质上是有区别的。传染病的基本特征是有病原体,有传染性,有流行性、地方性和季节性,有免疫性。
1、毒力(virulence)
又称致病力(pathogenicity),表示病原体致病能力的强弱。对细菌性病原体来说,其毒力就是菌体对宿主体表的吸附,向体内侵入,在体内定居、生长和繁殖,向周围组织扩散蔓延,对宿主防御功能的抵抗,以及产生损害宿主的毒素等一系列能力的总和。不同的细菌其毒力组成有很大的差别,现把构成毒力的诸因素归结为侵袭力和毒素两方面。
(1)侵袭力(invasiveness)
病原菌突破宿主防线,并能于宿主体内定居、繁殖、扩散的能力,称为侵袭力。 它由三部分组成:
① 吸附和侵入能力:除少数病原菌是因昆虫叮咬或外伤而进入宿主引起其感染外,多数是通过吸附于宿上的上皮细胞表面而实现的。如一些革兰氏阴性菌可通过菌毛粘附于宿主的呼吸道、消化道及泌尿生殖道粘膜上皮细胞的相应受体,于局部繁殖,积聚毒力或继续侵入机体内部;淋病奈瑟氏球菌的菌毛可使其吸附于尿道粘膜上皮的表面而不被 尿液冲走;变异链球菌、乳杆菌促使细菌与牙齿表面粘连成菌班,造成龋齿。有些病原菌吸附于宿主细胞表面后而不再侵入,仅在原处生长繁殖并引起疾病,如霍乱弧菌(Vibrio);有的侵入细胞内生长繁殖并产生毒素,使细胞死亡,造成溃疡,如痢疾志贺氏菌(Shigella ddysenteriae);有的则通过粘膜上皮细胞或细胞间质侵入表层下部组织或血液中进一步扩散,如溶血链球菌。
② 繁殖与扩散能力:这是病原菌引起宿主患传染病的重要条件,不同的病原菌有其自己特有的宿主体内繁殖与扩散的能力,如透明质酸酶可水解机体结缔组织中的透明质酸,从而使该组织疏松、通透性增加,有利于病原菌扩散,引起全身性感染;链激酶能激活血纤维蛋白溶酶原,以利于病原菌在组织中扩散。另外还有链道酶、胶原酶、卵磷指酶等等。
③ 对宿主防御机能的抵抗能力:a)细菌的荚膜和微荚膜具有抗吞噬和体液杀菌物质的能力,有助于病原菌于在体内存活,例如肺炎球菌的荚膜。b)致病性葡萄球菌产生的血浆凝固酶有抗吞噬作用;c)分泌一些活性物质如溶血素,抑制白细胞的趋化作用;d)具抵抗在吞噬细胞内被杀死的能力,能在吞噬细胞内寄生。
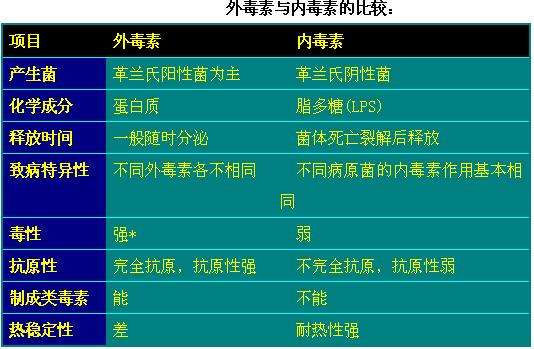
(2)毒素(toxin):细菌毒素按其来源、性质和作用的不同,分为外毒素和内毒素两大类。
① 外毒素(exotoxin):病原细菌,主要是一些革兰氏阳性菌,在生长过程中合成并分泌到胞外的毒素,如破伤风痉挛毒素、白喉毒素等;也有存于胞内当细菌溶解后才释放的,如痢疾志贺菌的肠毒素。
特点:通常为蛋白质,抗原性强,可选择作用于各自特定的组织器官,不同病原菌产生的外毒素不同,所引起的症状也不同。其毒性作用强,但毒性不稳定,对热和某些化学物质敏感。
② 内毒素(endotoxin):革兰氏阴性菌的细胞壁物质,主要成分是脂多糖(LPS),于菌体裂解时释放,作用于白细胞、血小板、补体系统、凝血系统等多种细胞和体液系统,引起发热、白细胞增多、血压下降及微循环障碍,有多方面复杂作用,但相对毒性较弱。各种革兰氏阴性菌的内毒素作用相似,且没有器官特异性。
1mg纯肉毒毒素纯品可杀死2000万只小鼠或一百万只豚鼠,中毒的死亡率几近100%,但及时注射抗毒素及对症治疗可使之降低。1mg破伤风毒素可杀死100万只小鼠,1mg白喉毒素可杀死1000 只豚鼠。
③ 类毒素(toxoid)和抗毒素(antitoxin):利用外毒素对热和某些化学物质敏感的特点,用0.3-0.4%甲醛溶液处理,使其毒性完全丧失,但仍保持抗原性,这种经处理的外毒素为类毒素,常用来预防注射。也可用类毒素注射动物(如马),以制备外毒素的抗体,称为抗毒素,作治疗用。例如,破伤风梭菌的破伤风痉挛毒素(tetanospamin)和破伤风溶血毒素(tetanolysin)。破伤风痉挛毒素对中枢神经系统有高度亲和力,与其细胞表面神经节苷脂结合,进入细胞后通过轻链毒性封闭抑制性突触的介质释放,导致伸肌,屈肌同时强烈收缩、肌肉强直痉挛,破伤风痉挛毒素的毒性仅次于肉毒毒素,当其含量尚不能引起免疫时即足以致病,而毒素与神经突触的结合是不可逆的,一般治疗无效, 因此该病的免疫预防特别重要。
2、入侵病原体的数量
因不同致病菌的毒力和生长、繁殖条件的差别,故引起其宿产致病所需的个体数量也不同。例如,Salmonella typhi(伤寒沙门氏菌)的感染剂量约108~109个/宿主;Vibrio cholerae(霍乱弧菌)约106个/宿主;Shigella dysenteriae(痢疾志贺氏菌)为7个/宿主;Yersinia pestis(鼠疫耶尔森氏菌)只要几个细胞即可致某一易感宿主患鼠疫。这些数字,对卫生、防疫、医务、食品工作者和家庭卫生无疑提供了一个警示。
3、侵入门径(entry point)
病原体侵入机体的途径:
(1)消化道 消化道是各种病原体侵入人体和动物宿主最常见的门径。“病从口入”的病原体极多,如Salmonella typhi、Vibrio cholerae、Shigella dysenteriae以及甲型肝炎病毒、麻诊病毒和脊髓灰质炎病毒等。
(2)呼吸道 对呼吸道有特异亲和力的病原体有Mycobacterium tuberculosis(结核分枝杆菌)、Legionella pneumoniae(嗜肺军团菌)、Pneumococcus pneumoniae(肺炎球菌)、Corynebacterium diphtheriae(白喉棒杆菌)以及苦干呼吸道病毒等。
(3)皮肤伤口 多数病原体不能穿过完整的皮肤,而是通过机体的自然开口、皮肤表面的创伤裂口,或通过导管、静脉注入或外科切口等医源性的途径进入机体内部,如Staphylococcus aureus(金黄色葡萄球菌)、Streptococcus pyogenes(酿脓链球菌)、 Pseudomonas aeruginosa(铜绿假单胞菌)、Clostridium tetani(破伤风梭菌)、C.perrfringens(产气荚膜梭菌)及Bacillus anthracis(炭疽芽孢杆菌)等。
(4)泌尿生殖道 Neisseria gonorrhoeae(淋病奈瑟氏球菌)和Treponema pallidum(苍白密螺旋体,又称梅毒密螺旋体)等引起性病的病原菌通常是通过泌尿生殖道侵害人体的。
(5)多种途径 有些病原菌可通过多种途径侵害其宿主,例如Mycobacterium tuberculosis(结核分枝杆菌)和Bacillus anthracis(炭疽芽孢杆菌)等可通过呼吸道、消化道和皮肤等多种途径侵害宿主,并引起相应部位或全身性的疾病。
(二)宿主的免疫力
同种生物的不同个全,当它们与同样的病原体接触后,有的患病,而有的却安然无恙,其原因在于不同个体间的免疫力不同。所谓免疫或称免疫性、免疫力(immunity),经典的概念是指机体免除传染性疾病的能力。随着免疫学的飞速发展,现代免疫概念认为,免疫是机体识别和排除抗原性异物的一种保护性功能,在正常条件下,它对机体有利;在异常条件下,也可损害机体。具体地说,免疫功能包括:
①免疫防御(immunologic defence);
②免疫稳定(immunologic homeostasis);
③免疫监视(immunologic serveillance)。

(三)环境因素
传染的发生与发展除取决于上述的病原体的毒力、数量、侵入门径和宿主的免疫力外,还取决于对以上因素都有影响的环境因素。良好的环境因素有助于提高机体的免疫力,也有助于限制、消灭自然疫源和控制病原体的传播,因而可以防止传染病的发生或流行。
在环境因素中,值得重视的是,在常人心目中医院是一个洁净的无污染环境。可是据我国卫生部对134所医院的80万个病人进行调查(1993年)后,发现住院病人在医院内受感染的比率高达9.7%,病种主要为下呼吸道感染(占30%)、泌尿道感染(占19%)、手术后创口感染(占14%)和胃肠道感染(占12%),而95%的病原菌属于条件致病菌,尤其是S.aureus、E.coli和P.aeruginosa。这一情况,值得多方面的关心和改善。
三、传染的3种可能结局
病原菌侵入其宿主后,按病原菌、宿主与环境三方面力量的对比或影响的大小决定着传染后的表症,结果不外乎有下列3种。
(一)隐性传染(inapparent infection)
如果宿主的免疫力很强,而病原体的毒力相对较弱,数量又较少,传染后只引起宿主的轻微伤害,且很快就将病原体彻底消灭,因而基本上不表现临床症状,称为隐性传染。
(二)带菌状态(carrier state)
如果病原体与宿主双方都有一定的优势,但病原体仅被限制于某一局部且无法大量繁殖,二者长期处于僵持状态,就称为带菌状态。这种长期处于带菌状态的宿主,称为带菌者(carrier),成为该传染病的传染源,十分危险。如“伤寒玛丽”(真名:Mary Mallon), 一个健康带菌者,被证实在美国有7个地区多达1500个伤寒患者都是她传染的。
(三)显性传染(apparent infection)
如果宿主的免疫力较低,或入侵病原菌的毒力较强、数量较多,病原菌很快在体内繁殖并产生大量有毒产物,使宿主的细胞和组织蒙受严重损害,生理功能异常,于是就出现了一系列临床症状,这就是显性传染或传染病。
按发病时间的长短可把显性传染分为急性传染(acute infection)和慢性传染(chronic infection)两种,前者的病程仅数日至数周,如流行性脑膜炎和霍乱等,多为细胞外寄生物引起;后者的病程往往长达数月至数年,如结核病、麻风病等,多由细胞内寄生物引起。
按发病部位的不同,显性传染又可分为局部感染(local infection)和全身感染(systemic infection)两种,按性质和严重程度的不同,可把它们分成4类,即毒血症(toxemia)、菌血症(bacteremia)、败血症(septicemia)和脓毒血症(pyemia)。
,免责声明:本文仅代表文章作者的个人观点,与本站无关。其原创性、真实性以及文中陈述文字和内容未经本站证实,对本文以及其中全部或者部分内容文字的真实性、完整性和原创性本站不作任何保证或承诺,请读者仅作参考,并自行核实相关内容。文章投诉邮箱:anhduc.ph@yahoo.com






