血液透析建立动静脉瘘血管多粗(维持性血液透析患者为什么要建立动静脉内瘘)
从上个世纪50-60年代开始,血液透析技术经过逐渐的改良和进步,已经成为了终末期肾脏病患者能够长期存活甚至保持比较好的生存质量的重要治疗手段。
这其中,1966年Cimino和Brescia两位医生发明的动静脉内瘘可以说是一个革命性的发明创造,自此之后,慢性肾衰竭患者靠着维持性血液透析存活下来就不再是一个神话了,至少在解决血管通路方面的问题方面是如此。而在此之前,要么每次透析前都需要做个小手术,把动脉和静脉连接到外面的管路上,要么是需要建立所谓的“动静脉外瘘”,而这项江湖中早已失传的绝技,其被历史抛弃的重要原因就是其不安全性。
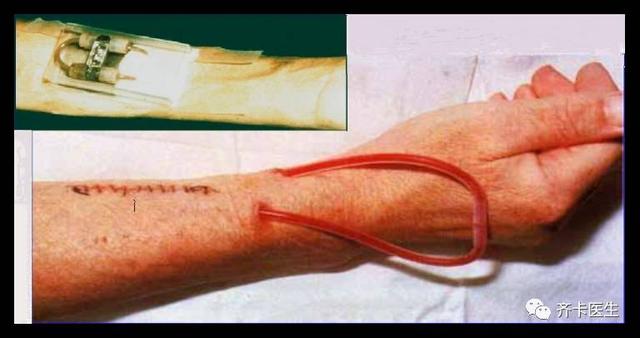
血液透析发展史上昙花一现的动静脉外瘘
相比之下,动静脉内瘘由于其足够的血流量、非常安全舒适的患者感受、相对廉价的手术费用等等原因,要远胜于之前所有的血管通路,甫一问世,便成为了维持性血液透析患者首选的血管通路,这一点,即使在人工血管技术、中心静脉置管技术已经非常发达的今天,仍然如此,国内外各种相关的指南和专家共识的意见可以做为明证。
也因此,如果在今天,提出标题中的这个问题多少显得有点中二:透析患者做瘘这不是天经地义的吗,还用你讲?
其实,凡事都需要深度思考,既然维持性血液透析患者建立内瘘的历史仅有半个世纪之久,在整个医学史上,乃至于整个人类发展史上,仅仅半个世纪的发展很显然是沧海一粟。那么,这项技术是否也会像当年的动静脉外瘘一样,逐渐被更新的技术所抛弃?这其实是个非常有意思的话题。
要回答今天题目中的这个问题的话,不如先回答这个问题的反面的问题:维持性血液透析患者如果不建立内瘘(当然,也不建立中心静脉置管)的话,会怎样?
这个问题放在中国来回答的话其实已经有很现成的答案。
在DOPPS研究关于世界各国的血管通路调查之中,在中国这一栏之中,除了AVF、AVG和CVC之外,还真的有那么4%的患者使用的就是所谓的“其他血管通路”,我自己总结这张图片,就叫做“万花丛中一点绿”。

再具体一点,这“其他血管通路”,对于很多中国的基层医院的临床医护来说并不陌生,最主要的实现方式就是所谓的“动静脉直穿”。截至目前,还是有相当一部分医院的透析患者使用的是这样一种最为原始的穿刺方式。
一般的,我们对于这种野蛮的通路方式所采取的是一种鄙视和摒弃的态度,其最主要的理由有两点,一是安全性方面,发生严重并发症比如假性动脉瘤形成、穿刺失败、严重血肿等等;二是舒适性方面,很显然,直接穿刺动脉要比穿刺静脉更疼,患者的接受度更差。
可如果抛开上述两点,单纯从血液透析的充分性角度分析,直接穿刺动静脉事实上也是能够保证足够的血流量,也能够保证足够的透析充分性,患者长期(当然,没有数据证实)存活也是可以基本上得到保证的。
如果从这个角度考虑问题的话,如果临床上能够完全解决其安全性和舒适性的问题的话,动静脉直穿其实也并非完全不可以接受——虽然在临床上,大多数单位(包括我所在单位)对这种史前文化是直接say no的。
如果说直接穿刺动脉的风险度非常高的话,那么,换个思路,我们不直接穿刺动脉,直接穿刺外周静脉可不可以实现透析的充分性呢?
还别说,真的有单位做出了这样的尝试。
这篇去年发表的论文,就是南京军区福州总医院在这方面做出的尝试:他们直接进行外周静脉的双静脉穿刺,一根把血液引出体外(必要的时候扎上止血带促进引血),一根把血液送回到体内。

从他们的统计数据来看,也是能够达到跟动静脉内瘘和中心静脉导管相似的透析充分性的。

双静脉穿刺的临床实践
通过上述的一些冷门的研究和尝试来看,至少从理论上和具体实践上,如果不考虑这些非正规血管通路带来的其他并发症的问题的话,对于维持性血液透析患者建立动静脉内瘘这个“刚需”的要求似乎是值得怀疑的。
不过,很显然的是,无论动静脉直穿还是双静脉穿刺,跟动静脉内瘘比起来,其缺点也都是显而易见的,比如,适合操作的患者比例更低,穿刺的失败率过高,并发症更多等等,也因此,这两种方式无论如何也不能成为目前医疗技术条件下的主要血管通路方式。
但是,上述我们讨论的一个暗含的条件和基础都是基于目前血液透析发展水平的现状来进行的,如果我们把眼光放得更加长远一些,假设未来透析技术有了更新的发展的话,是否动静脉内瘘仍然是未来世界维持性血液透析患者的标配呢?
这一点,在日本的临床实践之中似乎会得出一些启示。
相对于欧洲和美国的实践,日本患者的透析血流量更低,Kt/V不达标率更高,但透析的精细化程度更高,依从性更好,CKD-MBD管理的更加严格,透析用水和透析液的质量更高,因而,日本的血液透析患者的平均生存时间和总体透析质量要远超欧美。

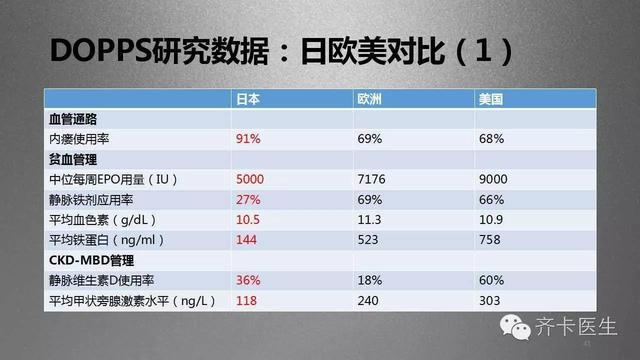


这一事实至少证明,血流量的高低,乃至于由此导致的Kt/V达标率的高低可能与患者的生存率和并发症发生率之间并不一定呈相关性。相反,透析用水的质量,透析器的材质、超滤系数、膜面积大小、透析时间的长短等等因素可能对改善患者预后起到更为重要的作用。
按照这一思路,开一下脑洞,可以预判,未来对于血液透析血流量的要求可能越来越低,甚至于低至每分钟100ml左右(这一速度基本上跟鲜血或静脉采血的速度差不多了)即可以保证足够的透析充分性。如果这一预判能够真正得到实现的话,那动静脉内瘘还有存在的必要吗?
当然,我写上面这些文字绝非否定动静脉内瘘在当前的医疗技术条件下的通路霸主地位,因为,综合考虑起来,动静脉内瘘仍然是截至目前最优的血管通路,这一点无论如何是不容置疑的。
实际上,我们临床上目前存在的问题远没达到质疑动静脉内瘘的合法性的程度,很多血淋淋的事实证明,过晚的建立动静脉内瘘或不建立内瘘、过度的依赖中心静脉导管、血管通路相关的并发症的理解和处置不到位,这些才是我们需要更多的关注和解决的问题。
题图:123rf.com.cn正版图片库
iPhone用户可长按此二维码进行赞赏

免责声明:本文仅代表文章作者的个人观点,与本站无关。其原创性、真实性以及文中陈述文字和内容未经本站证实,对本文以及其中全部或者部分内容文字的真实性、完整性和原创性本站不作任何保证或承诺,请读者仅作参考,并自行核实相关内容。文章投诉邮箱:anhduc.ph@yahoo.com