哮喘慢阻肺重叠护理(双重诊断揭开哮喘-慢阻肺重叠)

哮喘(asthma)和慢性阻塞性肺疾病(COPD)都是气道常见的炎症性疾病。COPD的特征是小气道疾病和肺实质破坏(即肺气肿)共同导致的持续性气流受限,通常由接触有害气体和颗粒引起,以吸烟最常见。哮喘的特征是支气管收缩和气道炎症引起的气道狭窄。
哮喘可能是发生COPD的危险因素。严重哮喘时,气道重塑等结构改变可导致气道阻塞和气道内径变窄。约20%的阻塞性肺病患者同时具有上述两种疾病的特征,慢阻肺全球创议(GOLD)将其命名为哮喘-COPD重叠(ACO)。
AOC的临床特征
表1 哮喘、COPD和ACO的临床特征

BD,支气管舒张剂;AHR,气道高反应性;FEV1,一秒用力呼气容积;FVC,用力肺活量
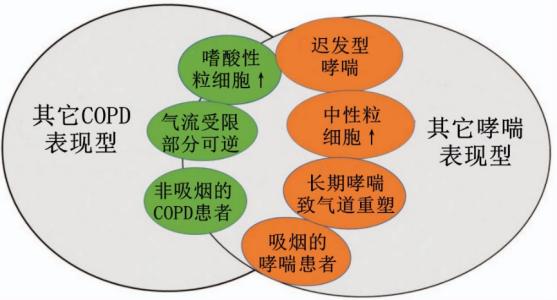
图1. 可能与哮喘-慢性阻塞性肺疾病重叠相关的疾病表型
ACO的诊断策略
阻塞性肺疾病的诊断依赖于肺活量测定(见图2)。使用支气管扩张剂后FEV1/FVC<0.7证实持续气流受限,符合COPD。
可逆性气流受限定义为使用支气管扩张剂后FEV1增加>12%且超过200 mL。虽然在单纯COPD患者中可能发现使用支气管扩张剂后气流受限部分可逆,但FEV1增加>400 mL提示合并哮喘。
表2. ACO的建议诊断标准(举例)


图2. 哮喘、COPD和ACO的肺活量测定曲线示意图(黑色虚线:吸入BD前;红色实线:吸入BD后)
ACO的药物治疗
支气管舒张剂
与哮喘和COPD相似,吸入支气管舒张剂仍然是治疗ACO的基石。
短效β2受体激动剂(SABA)沙丁胺醇/特布他林可用于ACO的短期症状缓解。最近的指南建议不要单独使用短效支气管扩张剂治疗成人哮喘。在COPD患者中,如果短效药物不能控制症状,则加用长效支气管扩张剂,后者可减少呼吸急促,降低急性加重的风险。但在哮喘患者中不应在未使用糖皮质激素吸入剂的情况下使用长效支气管舒张剂。
哮喘患者单独使用长效β2受体激动剂(LABA)可能会增加哮喘相关死亡的风险,在ACO患者中也建议同样谨慎。
吸入糖皮质激素能降低哮喘急性加重的长期风险,改善哮喘控制并减少肺功能的丧失。由于不推荐吸入性激素单独用于治疗COPD,故尚不清楚其对ACO是否有效。尽管如此,指南建议ACO患者应长期、常规使用吸入糖皮质激素。吸入糖皮质激素会增加COPD患者发生肺炎的风险,因此应给予最低有效剂量,为预防真菌感染,使用后应漱口。
在单纯COPD患者中,有反复急性加重史且FEV1<50%预测值时,可考虑使用糖皮质激素/LABA复方吸入剂。由于与单纯COPD患者相比,ACO患者的症状负担更重,更常伴急性加重,因此可能更需要吸入复方制剂来控制症状。
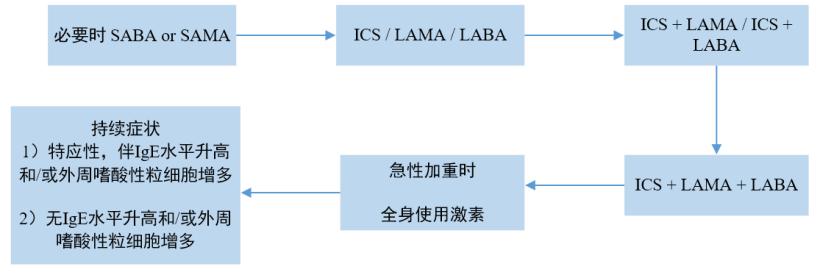
ACO的序贯气道舒张治疗策略
(SAMA,短效M受体拮抗剂;LAMA,长效M受体拮抗剂;ICS吸入糖皮质激素)
免疫抑制剂
目前有广泛的免疫治疗手段靶向哮喘的各种途径,已证明其可减少口服激素的用量和哮喘急性加重。在接受优化支气管舒张治疗但仍症状仍加重的ACO患者中,免疫抑制治疗可能在特定患者人群中发挥作用。
-
在一项真实世界研究中,对ACO和哮喘患者在奥马珠单抗的治疗反应方面进行了比较。结果发现,奥马珠单抗治疗可改善重度过敏性哮喘-COPD重叠患者的症状。
除奥马珠单抗外,还在特定的阻塞性气道疾病患者中评价了美泊利单抗和贝那利珠单抗的疗效。
-
美泊利单抗(一种靶向白细胞介素-5并减少嗜酸性粒细胞计数的人源化单克隆抗体)100 mg治疗可降低具有嗜酸性粒细胞表型的COPD患者的加重频率。
-
贝那利珠单抗(一种可引起嗜酸性粒细胞耗竭的白细胞介素5受体抗体)用于在COPD伴嗜酸性粒细胞增多的患者的辅助治疗时不能降低急性加重频率。
大环内酯类药物
大环内酯类具有抗菌、抗炎和免疫调节作用,已在各种慢性呼吸系统疾病中得到广泛应用,包括囊性纤维化、非囊性纤维化支气管扩张和部分COPD患者。然而,关于大环内酯类用于哮喘的数据相对较少,最近的Cochrane综述得出结论,没有足够的证据支持大环内酯类用于慢性哮喘能减少急性加重、减少口服激素用量或改善生活质量。
大环内酯类在具有频繁急性加重和非嗜酸性粒细胞特征的ACO患者中可能发挥作用;然而,这一领域需要进一步研究。
磷酸二酯酶4抑制剂
罗氟司特是一种选择性口服磷酸二酯酶4(PDE4)抑制剂,已明确在具有慢性支气管炎和频繁急性加重特征的重度COPD患者中能减少急性加重的频率。
最近一项关于罗氟司特治疗哮喘的疗效和安全性的meta分析得出结论,罗氟司特500 mg剂量可改善FEV1、呼气峰流量、哮喘控制和急性加重。罗氟司特在ACO患者中的作用研究较少,需要更多的数据来指导该药物在ACO患者中的适当治疗方法。
参考文献
1. Knight A. Managing the overlap of asthma and chronic obstructive pulmonary disease. Aust Prescr. 2020;43(1):7-11.
2. Boulet LP, Hanania NA. The many faces of asthma-chronic obstructive pulmonary disease overlap. Curr Opin Pulm Med. 2019;25(1):1-10.
3. Albertson TE, Chenoweth JA, Pearson SJ, Murin S. The pharmacological management of asthma-chronic obstructive pulmonary disease overlap syndrome (ACOS). Expert Opin Pharmacother. 2020;21(2):213-231.
4. Venkata AN. Asthma-COPD overlap: review of diagnosis and management. Curr Opin Pulm Med. 2020;26(2):155-161.
,免责声明:本文仅代表文章作者的个人观点,与本站无关。其原创性、真实性以及文中陈述文字和内容未经本站证实,对本文以及其中全部或者部分内容文字的真实性、完整性和原创性本站不作任何保证或承诺,请读者仅作参考,并自行核实相关内容。文章投诉邮箱:anhduc.ph@yahoo.com






